みんなの、学術レポート
みんなの、学術レポート
専門家の知見がつまったケースレポートや
現場の人たちのリアルな発表レポート。
座学編
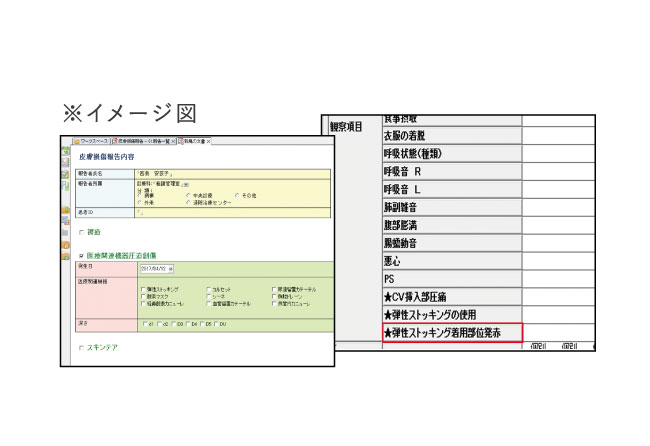
2016年頃から日本褥瘡学会によってMDRPUベストプラクティスの発行や啓蒙活動用ポスターの制作・配布がおこなわれるなど、昨今、医療・介護の現場ではMDRPU(医療関連機器圧迫創傷*)の対策がすすんでいます。
急性期医療では認知がすすんでいるMDRPUですが、慢性期や介護の現場ではMDRPUという言葉を聞いたことがない方々もまだ多くおられると聞いています。
そこで、今回はMDRPUと言われる創傷を初めて聞いた・知ったという方にも、わかりやすく説明していきたいと思います。
MDRPUはMedical Device Related Pressure Ulcerの頭文字を取った略語で、読み方はそのまま「エム・ディー・アール・ピー・ユー」と読みます。
MDRPUを一言で言うと「装着している医療関連機器の圧迫により発生する創傷」です。
ここでのポイントは、MDRPUは“医療機器”だけでなく、“医療に関連する様々な機器”で発生するということです。
医療関連機器圧迫創傷*と名付けられた理由はそこにあります。
例をあげるとNPPVマスク、弾性ストッキング、酸素マスクなどの法令で定められた医療機器の他にも、抑制帯やベッド柵の圧迫によって発生する創傷もMDRPUです。
*2023年8月31日、「医療関連機器圧迫創傷」の名称が「医療関連機器褥瘡」に変更になりました。
【 下記のような医療に関連する
様々な機器で発生する創傷がMDRPU 】
- 医療機器
-
〈NPPVマスク〉

〈弾性ストッキング〉
- 法令上の医療機器ではない
-

〈ベッド柵〉

MDRPUが発生する要因は複雑です。下記のように様々な要因が絡まりあっています。
- MDRPUの様々な発生要因
-
・機器のサイズ・形状の不一致
・機器の情報不足
・フィッティング
・外力
・低栄養
・湿潤
・皮膚の菲薄化
・循環不全
・浮腫
・感覚・知覚・認知の低下
・機器装着部の軟骨・骨・関節などの突出
・機器装着部の湿潤
【 発生要因はまず『個体要因』と
『機器要因』に分けて考える 】
これらの要因全てに考えを巡らせて対応しようとしても何から手を付けていいのか分からなくなってしまうでしょう。そんな時は、MDRPU発生要因を患者側に焦点を当てた『個体要因』と、機器側に焦点を当てた『機器要因』に分けて考えてみましょう。まずはMDRPUの発生要因には個体要因、機器要因があることをしっかりと理解することが、後で説明するケアの流れを考える際にとても役立ちます。
ではまず『個体要因』とは何かを説明します。
先に述べたように、患者側に焦点を当てたMDRPU発生要因が個体要因です。
例えば、皮膚が薄かったり、循環不全があったり、わかりやすいところでは、浮腫や低栄養などがそれにあたります。このような患者が抱える個別の症状はMDRPU発生の要因となります。
次に機器側に焦点を当てた『機器要因』としては、機器のサイズや形状の不一致、また機器の情報不足などがあげられます。サイズや形状が患者に合っていなければ容易にMDRPUは発生してしまいますし、機器の注意事項の情報や患者個々における機器とのフィッティング情報の共有がスタッフ間で十分になされていない場合もMDRPU発生の要因になります。
これら『個体要因』と『機器要因』に対して、『適切なケア』というアクションを加えて発生要因を取りのぞくことが、MDRPU対策の基本となります。
まずはこのシンプルな構図をしっかりと頭に入れておきましょう。
- 個体要因
-
皮膚の菲薄化
循環不全
浮腫
低栄養
など
- 機器要因
-
機器のサイズや
形状の不一致機器の情報不足
など


では実際に適切なケアを行うためにはどんな時に、どのようなチェックをし、どんな対策を行えばよいでしょうか。
ここではまずケアの流れを機器の装着前と装着時と装着後の3段階に分けて考えてみましょう。
装着前

装着時

装着後

【 機器『装着前』のケア 】
機器装着前には、「個体要因」と「機器要因」について現状を把握し、対策の計画を立てていきます。
まず個体要因のリスクを正しく把握しましょう。皮膚は薄くありませんか?循環不全はありませんか?浮腫はありませんか?栄養状態はどうですか?などをチェックしていきます。
次に機器要因をチェックしていきます。機器のサイズは合っているでしょうか?形状は患者に適していますか?
形状やサイズがどうしても合わない場合などは、そのことをスタッフ間で情報共有し異常の早期発見ができるようにしましょう。
また、サイズや形状が患者に合っていても装着方法が間違っていては、MDRPUが発生します。正しい装着方法でできているかをチェックすることも大切です。漏れがないようにチェックリストなどを作成してもよいですね。
最後に、洗い出した問題点を元に、MDRPU対策としてどのようなケアを行うかの計画を立てていきましょう。
大切なのは、できることをしっかり考えることです。
先ほどチェックした個体要因と機器要因で課題があったところを改善する方法を考えましょう。具体的には肌を守るケアや看護師どうしの情報共有などがあります。
機器装着後の観察・ケア実施の計画も作りましょう。観察やケア実施のタイミングは、10時・16時・20時など、できる範囲で具体的な時刻を決めることもおすすめです。時刻を決めておいたほうが、器具装着の経過時間に偏りが少なくて良い場合もあります。
- 個体要因
-
患者さんのリスクの高さを知る
チェックリストを活用
- 皮膚の菲薄化
- 循環不全
- 浮腫
- 低栄養
- 機器要因
-
機器使用時に、サイズ・形状をしっかり考慮する
1.きちんと測定 2.適した機器を選択チェックリストを活用
- サイズは患者さんに適していますか?
- 形状が患者さんに適していますか?
- 適切でない場合、注意点や観察点を
スタッフ間で情報共有できていますか? - 正しい装着方法ができていますか?
最後に、洗い出した問題点を元に、MDRPU対策としてどのようなケアを行うかの計画を立てていきましょう。
大切なのは、できることをしっかり考えることです。
先ほどチェックした個体要因と機器要因で課題があったところを改善する方法を考えましょう。具体的には肌を守るケアや看護師どうしの情報共有などがあります。
機器装着後の観察・ケア実施の計画も作りましょう。観察やケア実施のタイミングは、10時・16時・20時など、できる範囲で具体的な時刻を決めることもおすすめです。時刻を決めておいたほうが、器具装着の経過時間に偏りが少なくて良い場合もあります。
- MDRPU対策の計画を立てる
-
大切なのは、「できることをしっかり考える」こと
- 個体要因/機器要因のチェックがついたところを改善する (肌を守るケア・栄養状態の改善・患者教育/看護師どうしの情報共有など)
- 機器装着後の観察・実施の計画を作る (例:10時・16時・20時に観察、9時・20時に交換など)
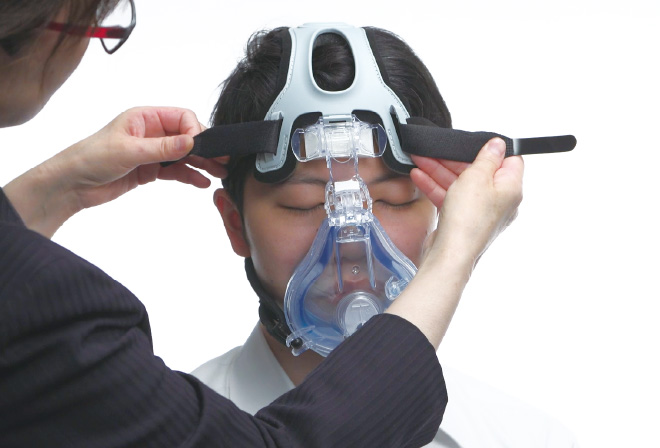
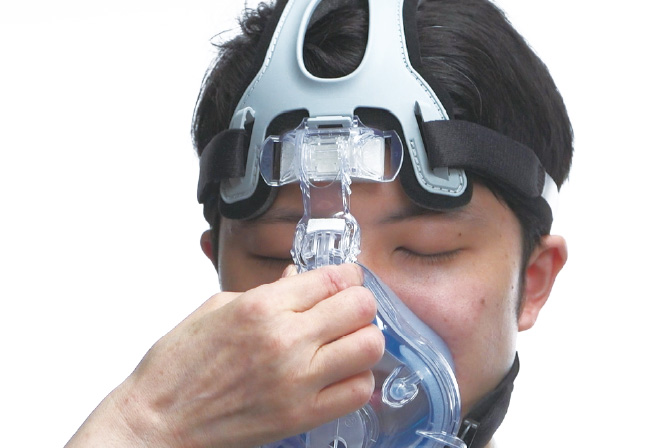
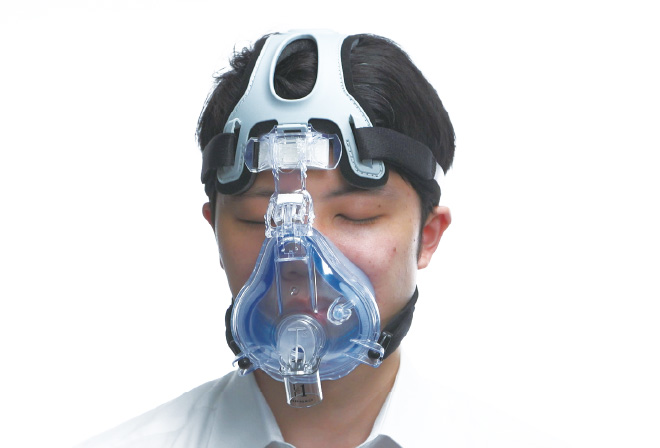
【 機器『装着時』のケア 】
次に装着時のケアですが、正しくフィッティングするということがとても重要です。 これについては機器によって方法が異なるので“実演編”で機器別にポイントを解説します。
【 機器『装着後』のケア 】
最後は機器の『装着後』のケアです。装着後は、皮膚の状態を定期的に観察し、発赤などを発見したらすぐに対処することが大切です。定期的な観察は1日2~3回を推奨します。
しかしながら、個体要因や機器要因に対する予防ケアをしっかり行っていてもMDRPUが発生してしまう事は少なくありません。そんな時は、外力低減のためにクッション材などを活用することを検討し、少しでも患者さんの負担が軽減するようにケアすることも必要です。
また、発赤や皮膚損傷が発生した場合の対処法としては、その機器など原因となる物を少しでも装着しなくて良い時間・除去できる時間がないか検討してみても良いかもしれません。
例えば、骨折時のギプスなら、医師に相談すると一部をカットしてくれることもあります。
- しっかり観察する
-
皮膚の状態を定期的に観察し、
発赤などを発見したらすぐに対処する- 外力を低減することができないか? (再フィッティングやクッション材による外力低減ケアを検討)
- 機器を使わない時間を作れないか? (NPPVマスクであれば、数十分間~数時間外せないか相談)
- 機器が当たる場所を除去することはできないか? (骨折時のギプスであれば、一部をカットできないか相談)
実演編
座学編に続き、この実演編ではMDRPUが起こりやすい機器別に対策のポイントを解説していきます。座学編ではケアの流れを機器の装着前、装着時、装着後の3段階に分けて考えればよいと解説しましたが、この実演編はその中でも装着時の機器のフィッティングと観察のポイントに重点を置いています。
装着前
「個体要因」と「機器要因」について
現状を把握し、対策の計画を立てる

装着時
正しくフィッティングする

装着後
皮膚の状態を定期的に観察し、
発赤などを発見したらすぐに対処する


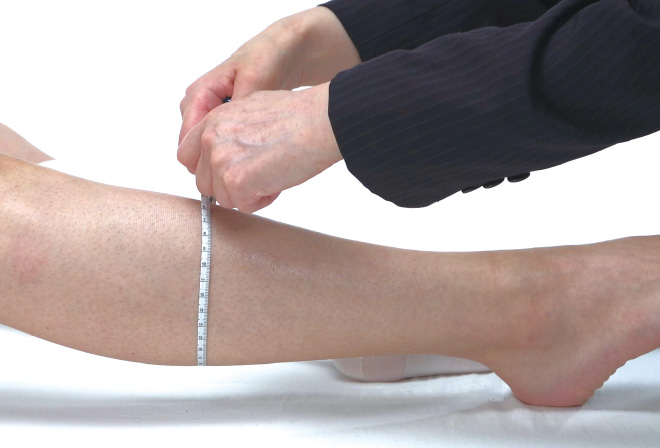
弾性ストッキング
■弾性ストッキングのMDRPU好発部位
弾性ストッキングのMDRPU好発部位は以下の通りです。
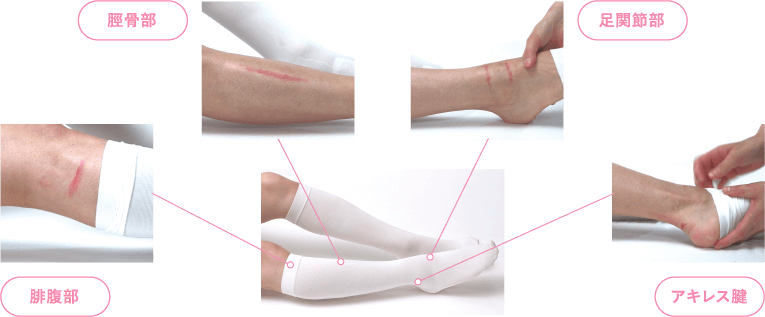
膝の下の腓腹部ですが、ここは外側だけでなく内側にも発生するので注意が必要です。
脛骨部は骨に沿って発生します。足関節部も発生しやすい場所です。足を動かしている間にしわができて発生するため一か所とは限らず、何か所か発生する方も多いです。
同様にアキレス腱も注意が必要です。他にも弾性ストッキングの観察窓の位置が間違っていると、観察窓のゴムに沿って赤くなってしまう場合があるので観察窓の位置には気を付けてください。
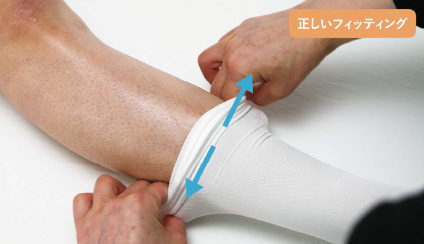
■弾性ストッキングの正しいフィッティング
次に正しいフィッティングを見ていきましょう。
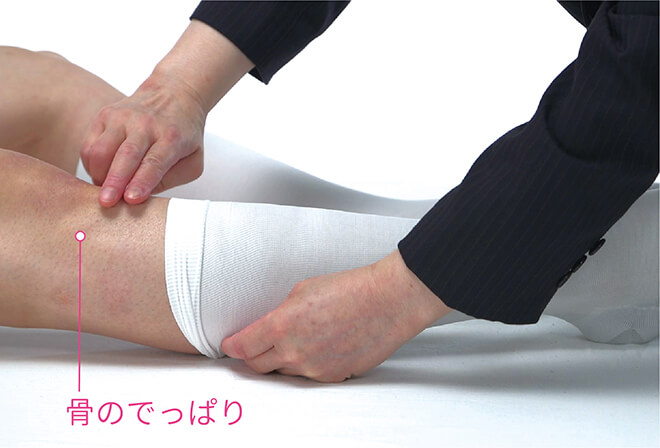
- 不安を感じる時は
クッション材で対策を -
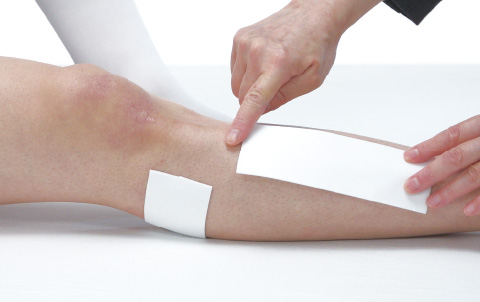
すでに赤くなっていたり、骨のでっぱりが大きい場合はあらかじめクッション材を貼っておく。
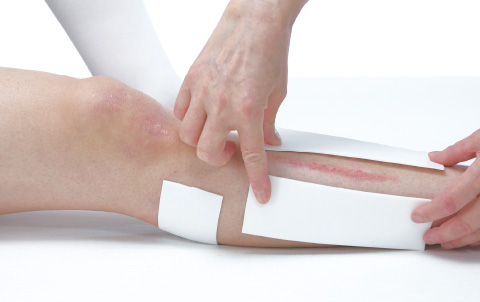
脛骨の両サイドの凹んでいるところに高さを出すために両サイドに貼る場合も。
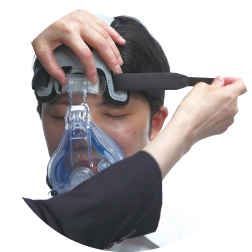
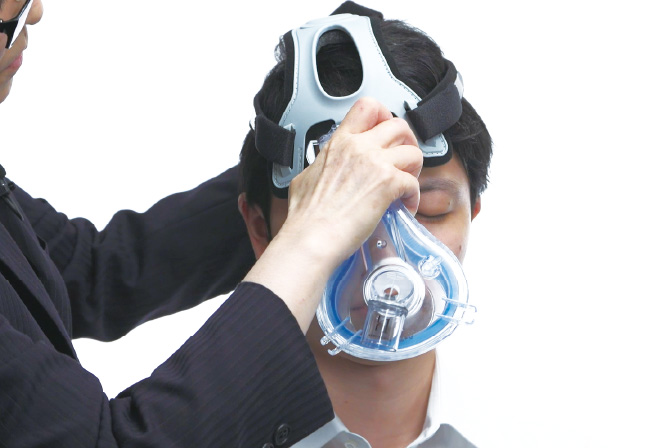
NPPVマスク
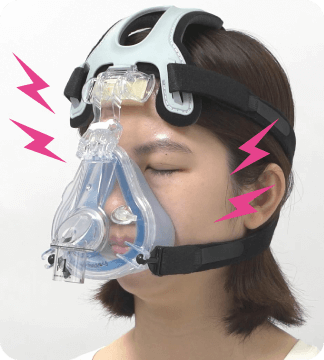
■NPPVマスクの好発部位
右のイラストのように前額部、鼻根部、頬部、下顎部、頸部に器具やベルトが当たるためMDRPUが発生しやすいです。

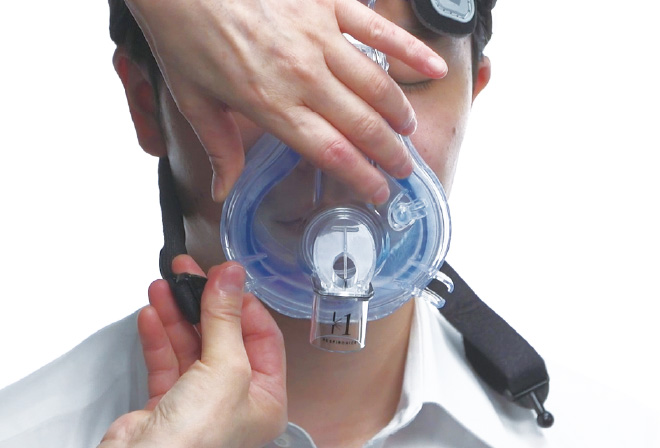
■NPPVマスクの悪いフィッティングの例
患者は横になっている場合がほとんどのため、つい片側のベルトだけを締め付けてしまいがちです。すると左右のバランスが崩れて強く当たる場所が発生してしまうので注意しましょう。
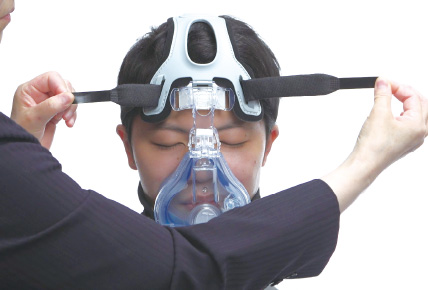
額のベルトが左右対称かをチェック。このようにどちらかが長い場合は、ずれている証拠。

下のベルトも同様に左右の長さが違っているとどちらかにポジションがずれている。

後頭部は本来は真ん中にベルトの中心が来なければならない。
■NPPVマスクの正しいフィッティング
- 不安を感じる時は
クッション材で対策を -

ケアをしていても危険を感じる場合は、圧迫軽減のためにクッション材をあらかじめ貼っておくことも有効。
ただ、貼ったから大丈夫というわけではなく、定期的に発赤がないか確認することが大切。
NPPVマスクではエアリークを無くそうとするあまり、どんどん締め付けを強くしていってしまうこともMDRPU発生の原因となります。
エアリークは必ず0でなければならないわけではありません。医師に確認し可能範囲であれば必要以上にエアリークを減らす必要はありません。
また義歯の方は、義歯を使用した状態でマスクを装着してください。義歯を外していると頬がくぼんだ状態となり、エアリークが発生しやすくなります。エアリークを気にして締め付けを強くしてしまうと、必要以上の圧迫がかかり、MDRPU発生の原因となる場合があります。
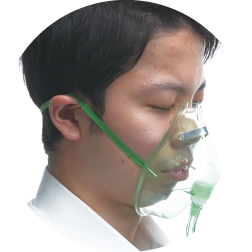
酸素マスク
酸素マスクのひもは硬くて丈夫な素材が用いられています。その分直接ひもがあたっている耳には大きな負担がかかっています。
■酸素マスクのMDRPU好発部位
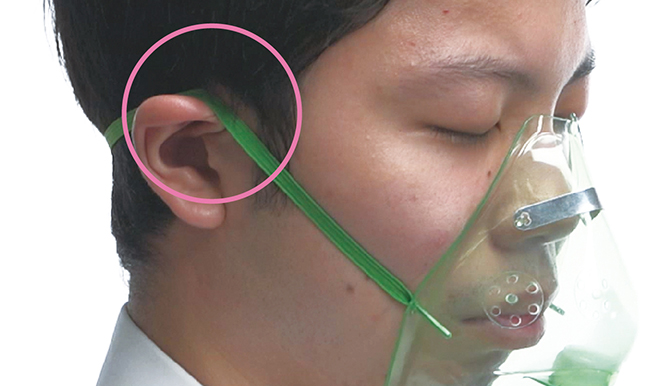
マスクひもは山なりになって、下に引っ張られる。
その力が加わっている部分が気づけば潰瘍になっていることも多い。
- 対策方法
-
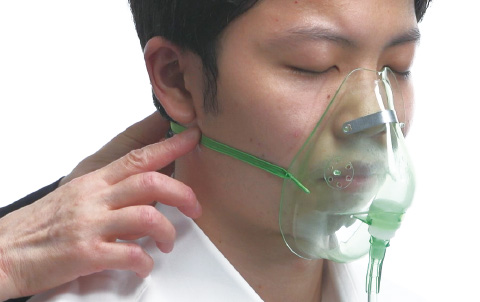
マスクひもは耳にかけるばかりでなく、下にできる場合もあるので患者によって検討する。
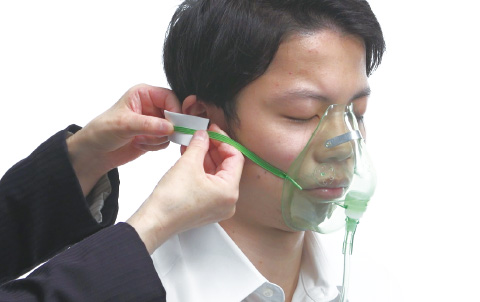
どうしても耳に力が加わる場合は耳にクッション材を貼るか、ひも側にクッション材を貼ることで発赤等が回避できることも多い。
酸素カニューレ/ネーザルハイフロー
慢性期では急性期よりも、さらに長期間、酸素カニューレなどを装着することが多いです。急性期では見たことがなかった部位でのMDRPUも発生しています。酸素カニューレでは頬や耳、加えて男性の患者は喉ぼとけにMDRPUが発生します。またネーザルハイフローについても酸素カニューレと同様に頬や耳の部分にMDRPUができやすいので、あらかじめクッション材を貼ることで対策ができます。
■酸素カニューレ/ネーザルハイフローのMDRPU好発部位
好発部位は頬と耳、そして男性では喉ぼとけ。

- 対策方法
-
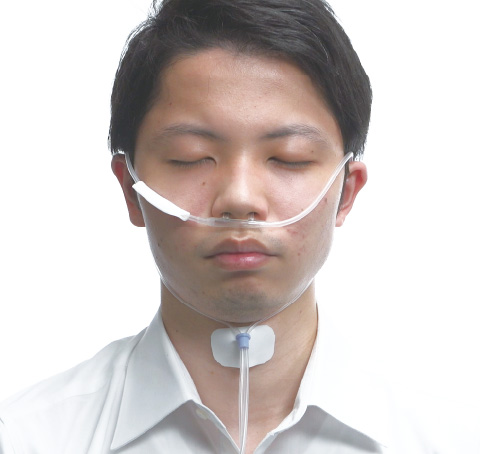
頬や耳にあたる部分のチューブにクッション材を貼り付ける。喉ぼとけには皮膚側にクッション材を貼る。
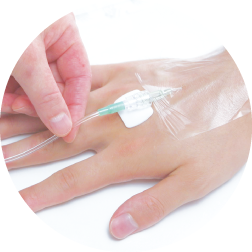
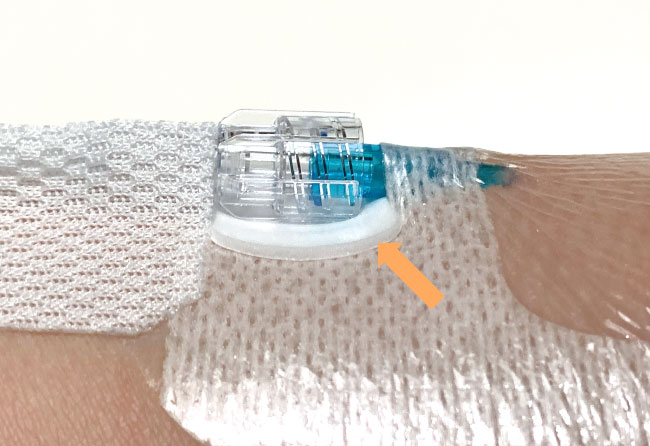
血管留置カテーテル
血管留置カテーテルのロックナット部分でMDRPUが発生する場合があります。特に手背や足背など皮下組織の少ないところは要注意です。これを回避するためにはロックナット部分の下にクッション材を貼ることをお勧めします。
- 対策方法
-
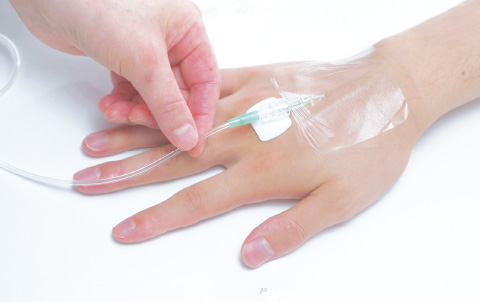
ロックナット部分の下にクッション材を貼る。
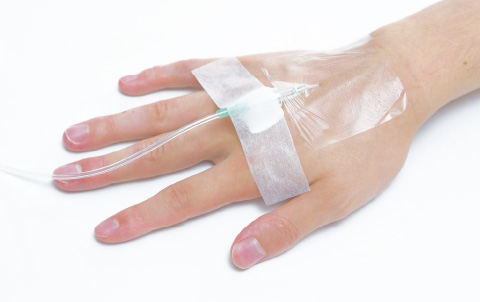
上からテープで固定。
まとめ

ここまで、「MDRPUとは何か?」から、その発生要因と、発生要因に基づいたケアの流れ、機器ごとのフィッティングや観察ポイントを説明してきました。 あらためてポイントをまとめると次のようになります。

- ・MDRPUを予防するには、「個体要因」と「機器要因」両方をケアすることが大切。
- ・ケアの流れは、機器の「装着前」「装着時」「装着後」の3段階で考える。
- ・装着時はフィッティングが、装着後は観察が大切。観察を定期的に行い、
問題があれば再フィッティングやクッション材などによる外力低減ケアを行う。 - ・それでも問題があるときは、その機器の使用を一時的にでも中止できないか検討する。
最後に繰り返しになりますが、MDRPU対策において機器の装着時に大切なのは患者の体の状態を考慮しながら、適切なサイズ、装着方法で丁寧にフィッティングと観察・チェックを行うことです。
装着前の発生要因の洗い出しとケア計画の立案、装着後の観察とあわせて、対処していけばMDRPUは確実に減らすことができます。
●以上の内容は、あくまで予防対策の一例として紹介するものであり、効果を保証するものではありません。
●執筆者のご所属、施設の状況、ケア方法、症例などは執筆当時(2022年1月)時点のものです。
▼ 院内勉強会などに便利な<PDF>はこちら
学術レポートを含む、全ての資料が
何度でも自由にダウンロードできます。
PDFのダウンロードには、事前にお申し込みが必要です。